У селищі Ясіня попрощалися з полеглим на війні з росією воїном Василем Вербищ�...
В Ужгороді попрощалися з 32-річним солдатом Мироном Стегурою, який два роки вва...
У Мукачеві поховали 31-річного воїна Євгенія Гуранича, який поліг на війні з ро�...
На Закарпатті помер провідник ОУН та колишній політв’язень Василь Бряник (ФО�...
У четвер у Мукачеві попрощаються з Євгенієм Гураничем, що загинув ще в січні 202...
В Ужгороді попрощаються із полеглим захисником Мироном Стегурою (ФОТО)...
У селищі Ясіня попрощалися з полеглим на війні з росією воїном Васи...
Хірург-закарпатець уперше в Україні вдало прооперував 11-денне немовля з відсутнім лівим шлуночком серця
У понеділок, 9 серпня, о 6.30 Василь Лазоришинець заходить в операційну Інституту серцево-судинної хірургії ім. Амосова. Знімає годинник і віддає помічниці. Кілька разів миє руки дезінфікуючим розчином, одягає медичні рукавички. Просить подати інструменти. На операційному столі - дівчинка років 10, закрита білим простирадлом. У неї розрізана грудна клітка - півгодини тому її підготували до операції. Добре видно серце. Лазоришинець під'єднує апарат штучного кровообігу: "Серце зупинилося, можна приступати".
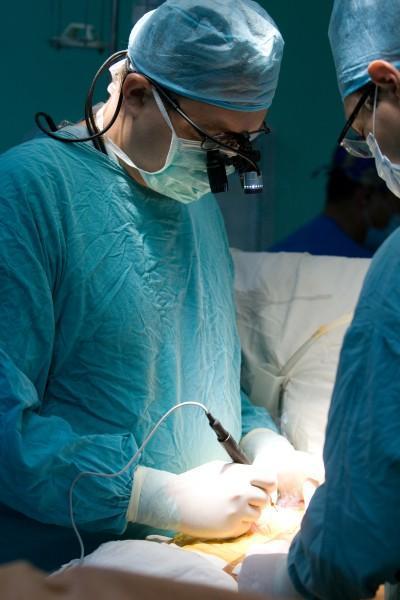
Василь Лазоришинець під час операції в інституті Амосова
До 8.00 ніхто з лікарів не підводить голови. Переговорюються дуже тихо. Весь цей час ледь чути спокійну музику. Лікарі припускають, що під загальною анестезією мозок пацієнтів активно реагує на те, що відбувається. Вони можуть чути зауваження медиків, а це позначиться на морально-психологічному стані хворих після операції.
Півтора місяця тому Василь Лазоришинець уперше в Україні вдало прооперував 11-денне немовля Софію Борух із відсутнім лівим шлуночком серця.
У невеликому кабінеті лікаря на дивані багато м'яких іграшок.
- Це для дітей, щоб відволікти їх трошки. Я й халат у кабінеті знімаю, щоб не лякати, - пояснює. - Щоранку, о 6.30, приїжджаю в Інститут Амосова. До цього часу мені повністю підготують пацієнта до операції. Підключаю апарат штучного дихання, зупиняю серце, оперую, запускаю серце, виключаю машину й біжу на наступну роботу. Можна було би, звичайно, не ходити на операції, а на 2 години довше поспати. Але я - хірург, і щоб залишатися ним, треба щодня оперувати. Сплю 5 годин. Спочатку було важко, а потім звик і навіть у вихідні прокидаюся о 5.30.
Наступного дня з Василем Лазоришинцем зустрічаємося о 10.00 в Міністерстві охорони здоров'я.
- Працюю тут не скальпелем, а ручкою, - усміхається Василь Васильович. Із 2008-го він - перший заступник міністра.
Дзвонить телефон.
- Я вам завгосп чи що?! Це питання не до мене.
У просторому кабінеті на стіні великий портрет президента Януковича. На столі - кілька сімейних фото в рамках: старша донька у весільній сукні з чоловіком, поруч дружина й молодша донька. На іншому боці - фотографія Миколи Азарова із нинішнім міністром охорони здоров'я Зіновієм Митником.
- До цієї операції готувалися 20 років. У Софії був синдром гіпоплазії лівих відділів серця, - розповідає про операцію, за яку його українці вибрали героєм місяця. - Не було лівого шлуночка. Ми перетворили серце в одношлункове. Єдиний правий шлуночок зараз забезпечує кров'ю весь організм. Під час операції на 40 хвилин із кровообігу виключили все. Перед тим температуру тіла дитини знизили до 12 градусів. Підключили апарат штучного кровообігу, щоб зігріти серце й підтримувати життя нирок і мозку.
В операції задіяли 11 людей: двох анестезіологів, дві анестезіологічні та одна операційна медсестри, двох перфузіологів - ті, хто стежить за штучним кровообігом пацієнта, і чотирьох хірургів.
- Я був присутній лише зранку. Навчив виконувати такі операції своїх учнів - хірургів Василя Карпенка та Ярослава Трубу. Вони й проводили більшу частину операції протягом 9 годин, - каже Василь Лазоришинець. - Якщо нічого не робити, то з одного шлуночка кров потрапляє до легенів, там є Боталова протока, через яку - до мозку й до нижньої частини тулуба. Як правило, на третю-четверту добу Боталова протока закривається. До серця не поступає кров. Діти живуть щонайбільше місяць.
Коли оперуємо немовля, завжди застосовуємо ультрафільтрацію. Із крові забирається рідина та повертаються чисті лейкоцити й плазма. Бо тканини немовлят дужче набирають воду через судини. Набрякали би, тоді важко оперувати.
Які перерви на каву чи їжу? Що - відвернувся й перекусив? Насправді час не відчуваєш зовсім, коли оперуєш. Якщо треба, запитую в анестезіолога - він стежить за годинником. Ніхто навіть до туалету не виходить. Я стояв і по 12, і по 14 годин біля операційного стола.
За кордоном пацієнтів із такими вадами рятували з 1981 року. В Україні навчилися тільки тепер. Раніше не закуповували потрібних препаратів - мілрінону, феноксібензаміну, левосімендану. Анестезіологічне забезпечення було неякісним.
У 1990-х я зробив п'ять таких операцій, але невдало. Діти помирали. Після мене пробували інші професори, керівники центрів, але в них також не вийшло.
Цей діагноз ставлять ще в утробі матері - в будь-якій районній лікарні. Державі така операція обходиться в 15 тисяч гривень. В Європі - 75 тисяч євро, у США - до 120 тисяч доларів. Чому в нас так дешево? Бо не враховується заробітна плата лікарям. А за кордоном 50 відсотків вартості операції - це гонорар хірургу.
В Україні понад п'ять тисяч дітей народжуються з вадами серця. Всього є 160 видів вроджених пороків. 4-8 відсотків із них - гіпоплазія лівих відділів серця. Тепер є шанс, що 200 дітей на рік не будуть приречені на смерть.
Із дев'ятого класу знав, що буду хірургом. Якось довелося вести брата до лікарні через незначну травму. Доки його оглядали медики, я спостерігав за операцією крізь скляні двері.
Закінчив школу із золотою медаллю та поїхав учитися в Київський медінститут. Вступив з одного екзамену. Після третього курсу пішов працювати операційним медбратом. Під кінець шостого курсу самостійно оперував апендикс, грижі.
Першу операцію зі штучним кровообігом зробив 1989-го, у свій день народження. Це була 12-річна дівчинка. Ми й зараз із нею спілкуємося. Вона приходить на огляд.
Я не стежу за тим, як склалася доля всіх пацієнтів, бо зробив понад чотири тисячі операцій. Але перша є перша.
Хірург помирає з кожним пацієнтом, який не вижив. Смерті на операційному столі безслідно не минають.
У молодої родини з перервою в рік народжуються діти з однаковим пороком серця - Тетрада Фалло, коли збільшений правий шлуночок серця. Одну дитину оперували в Німеччині - померла. Другу в Москві - теж. Третю привезли до нас. Операція закінчується нормально, а через добу знову смерть.
У такі моменти картаєш себе, що щось недогледів, хоч і розумієш, що твоєї вини в цьому нема.
1995-го стажувався в американському місті Мемфіс, штат Тенессі. Перед від'їздом керівник клініки запропонував залишитися. "А що я буду тут робити?" - питаю. Каже: "Будеш у мене "фізішн", - це хірурги, які починають операцію й закінчують, а він основний етап робить. Мені було тоді 35. Я собі прикинув - доки здам мову та екзамени, попрацюю п'ять років загальним хірургом, мені буде 50, коли почну оперувати. Я так довго чекати не міг і не хотів. Тому повернувся в Україну.
Василь ЛАЗОРИШИНЕЦЬ
Народився 25 травня 1957 року в селі Сокирниця Хустського району на Закарпатті. Одружений. Має двох доньок. Дружина за фахом учитель російської мови, працює менеджером у приватній фірмі. Старша донька закінчила факультет міжнародних відносин. Зараз у декреті. Молодша вивчає психологію в Лондонському університеті.
Олеся Поп, Gazeta.ua


 Ділитись
Ділитись На головну
На головну Версія для друку
Версія для друку Переслати
Переслати